Dr. Álvaro Jiménez, investigador Imhay: “Estamos en un momento crítico para reforzar la prevención del suicidio en Chile”
El investigador de Imhay fue invitado por el Ministerio de Salud para comentar el “Informe de Mortalidad por Suicidio en Chile 2010-2019”, un trabajo que recoge de manera detallada las estadísticas de este problema y su evolución a lo largo de la década. A diferencia de lo que se escucha muchas veces en la opinión pública, el Informe dio cuenta de una tendencia a la baja en las muertes por suicidio durante la reciente década. Sin embargo, hay que estar alerta, dice el experto, ya las cifras recientes muestran que las muertes por suicidio aumentaron significativamente entre noviembre de 2021 y junio de 2022, revirtiendo la tendencia pandémica donde hubo una reducción del suicidio.
 El informe elaborado y presentado por Minsal entrega datos concretos sobre suicidio en el país, segregados por rango de edad, sexo y región de residencia, entre otros antecedentes. A partir de este insumo inicial, investigadores de diversas áreas podrán explorar, profundizar y analizar diversos aspectos del fenómeno.
El informe elaborado y presentado por Minsal entrega datos concretos sobre suicidio en el país, segregados por rango de edad, sexo y región de residencia, entre otros antecedentes. A partir de este insumo inicial, investigadores de diversas áreas podrán explorar, profundizar y analizar diversos aspectos del fenómeno.
“Este informe permite poner en perspectiva datos que van más allá de lo que ocurre en un año u otro”, explica el Dr. Jiménez. “Y eso es relevante, porque cuando uno estudia el comportamiento suicida y las muertes por suicidio, tiene que mirar las tendencias a largo plazo, más que lo que ocurre en uno, dos o tres años. Las tendencias a corto plazo distorsionan mucho lo que realmente está ocurriendo”, plantea el psicólogo, doctor en sociología y académico de la Universidad Diego Portales, Álvaro Jiménez.
La principal conclusión del informe es que durante la década pasada hubo una tendencia a la baja en la cantidad de suicidios, algo que derriba la sensación generalizada que persiste en la comunidad e incluso en los mismos profesionales de la salud mental.
“Este informe permite desmitificar un relato que hemos escuchado durante la última década en Chile, según el cual seríamos uno de los países con la tasa de suicidio más alta en el mundo y que las muertes por suicidio estarían aumentando. Esto no sólo es relevante para corregir la información que circula en la opinión pública, sino también porque cuando tú entregas mala información sobre el suicidio, eso en sí mismo es un factor de riesgo”, dice el investigador de Imhay.
Jóvenes y suicidio
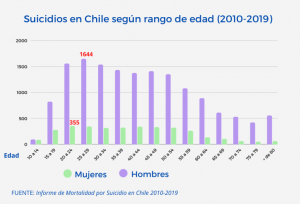 Los resultados del informe presentado por Minsal muestran que la mayor cantidad de suicidios ocurrió en personas entre los 20 y 55 años. “Por supuesto, todo suicidio es una tragedia acompañada por mucho sufrimiento familiar y comunitario. Y si uno piensa este problema desde el punto de vista epidemiológico y sanitario, son muchos años de vida que se pierden a causa del suicidio. Esto permite relevar la importancia social de este problema y hacer un llamado a la acción: hay personas jóvenes que están muriendo por suicidio”.
Los resultados del informe presentado por Minsal muestran que la mayor cantidad de suicidios ocurrió en personas entre los 20 y 55 años. “Por supuesto, todo suicidio es una tragedia acompañada por mucho sufrimiento familiar y comunitario. Y si uno piensa este problema desde el punto de vista epidemiológico y sanitario, son muchos años de vida que se pierden a causa del suicidio. Esto permite relevar la importancia social de este problema y hacer un llamado a la acción: hay personas jóvenes que están muriendo por suicidio”.
De hecho, en términos brutos, la mayor frecuencia de muertes por suicidio se dio en mujeres de 20 a 24 años, y en varones de 25 a 29 años. Aquí hay una gran pregunta de investigación, indica Álvaro Jiménez. “¿Qué les está pasando a los jóvenes en este período de adultez emergente, antes de los 30 años, que representan una gran cantidad de muertes por suicidio? Ha habido mucha discusión en el último tiempo acerca de la salud mental de este grupo de la población, en particular respecto a los jóvenes que están en la educación superior. Pero también deberíamos pensar en los y las jóvenes que están ingresando al mercado laboral. ¿Qué tipo de tensiones y dificultades enfrentan estos jóvenes? ¿Qué factores deterioran la salud mental de este grupo de la población? Estas preguntas están en el centro del trabajo de investigación de Imhay”.
Suicidio en pandemia

«Todo suicidio es una tragedia acompañada por mucho sufrimiento familiar y comunitario. Y si uno piensa este problema desde el punto de vista epidemiológico y sanitario, son muchos años de vida que se pierden a causa del suicidio. Esto permite relevar la importancia social de este problema y hacer un llamado a la acción: hay personas jóvenes que están muriendo por suicidio”, indica el investigador Álvaro Jiménez, investigador Imhay y académico de la UDP.
Durante los primeros meses de pandemia se generó una preocupación respecto al posible aumento del suicidio en los países. De hecho, la OMS alertaba respecto a los potenciales efectos de diversos factores de riesgo del comportamiento suicida en la población (aislamiento, desempleo, deterioro de la salud mental, entre otros). Sin embargo, entre 2020 y 2021 se observaron en nuestro país las tasas de suicidio más bajas de las últimas dos décadas. ¿Cómo explicar este fenómeno?
Álvaro Jiménez, junto al economista de la Universidad de Chile Fabián Duarte, realizaron un estudio a partir de datos del periodo 2016-2020, estimando en particular el impacto de las cuarentenas en el suicidio y las hospitalizaciones por intento de suicidio. Los resultados del estudio muestran que el suicidio y las hospitalizaciones por intento de suicidio disminuyeron (18% y 5,8%, respectivamente) entre marzo-diciembre de 2020 en comparación con el mismo período en 2016-2019. Asimismo, hubo una reducción del 13% de los suicidios en las comunas en cuarentena en comparación a comunas que no implementaron esta medida. Según el Dr. Jiménez, “las cuarentenas parecen haber tenido un efecto paradojal. Por un lado, como hemos mostrado en otros estudios de Imhay, las cuarentenas estuvieron asociadas a un empeoramiento de la salud mental de las personas, pero por otro lado se asociaron a una reducción de las muertes por suicidio”.
En este contexto, el investigador de Imhay subraya que “estamos frente a un escenario dinámico y desconocemos aún las consecuencias de la pandemia sobre el comportamiento suicida al mediano y largo plazo”. De hecho, pese a los alentadores resultados presentados por el Ministerio de Salud en el Informe de la última década y por el estudio del Dr. Jiménez, las cifras recientes muestran que las muertes por suicidio aumentaron significativamente entre noviembre de 2021 y junio de 2022, revirtiendo la tendencia pandémica.
Si bien estas cifras son preliminares, es un llamado de atención: “Es algo que tendremos que seguir observando con atención, porque en otros países, como Japón, ya se observó una disminución inicial de las muertes por suicidio en pandemia seguida por un rebote”, indica el investigador de Imhay.
Álvaro Jiménez enfatiza que “no hay que generar una atmósfera catastrófica, porque esto podría tratarse de una ‘normalización’ de las tasas de suicidio. De todos modos, hay que empezar a implementar programas de prevención con suficientes recursos para atajar este problema. En estos programas podemos integrar todo aquello que hemos aprendido en el contexto de pandemia, porque sabemos que la salud mental de la población se ha deteriorado y el suicidio es uno de los posibles desenlaces. Esto no se manifiesta inmediatamente, sino que hay un desfase temporal. Por eso, estamos en un momento crítico para reforzar la prevención del suicidio en Chile”, enfatiza el psicólogo.
Ve a continuación la transmisión del “Informe de Mortalidad por Suicidio en Chile 2010-2019”:
RECUERDE: Si esta información le genera inquietudes o siente que necesita ayuda, puede comunicarse al Fono Salud Responde al 600-360-7777.
Dra. Jimena Carrasco, investigadora Imhay: “Muchas de las vulneraciones a los pacientes con enfermedades psiquiátricas tienen relación con la falta de recursos y de personal especializado”
La también académica de la Facultad de Medicina de la Universidad Austral de Chile, analiza los desafíos de la Estrategia Nacional de Salud Mental y Derechos Humanos que empezó a discutir el Ministerio de Salud, dado el aumento de casos de depresión, ansiedad y otras enfermedades del ánimo que afectan a la población. Para la especialista, asegurar los recursos económicos para su implementación es parte fundamental para el éxito de esta iniciativa.

Para la Dra. Jimena Carrasco, investigadora Imhay y académica de la Universidad Austral de Chile, la conformación de esta mesa de trabajo le parece una excelente iniciativa, sin embargo, indica: «mi temor es que -así como en muchas otras cosas- luego en la práctica no se pueda hacer mucho, por un problema de recursos”.
El reciente episodio de denuncia de la Ministra de Salud contra el Hospital Psiquiátrico Del Salvador de Valparaíso, puso al descubierto la falta de recursos del sistema público en los servicios de salud mental. Este caso es sólo un ejemplo que se suma a otras controversias y realidades -mucho menos públicas- en el abordaje y trato de las personas con discapacidades psicosociales, que incluso van más allá de lo estrictamente médico o económico.
Frente a este delicado panorama, el Ministerio de Salud convocó este año a un grupo de profesionales y representantes de diversos organismos para elaborar en conjunto una Estrategia Nacional de Salud Mental y Derechos Humanos. El objetivo es adecuar las normativas a los estándares internacionales, promover que los pacientes salgan de los centros donde están internados y se incorporen a la comunidad “con una mirada de respeto a los derechos humanos y de autonomía de las personas”, como recalcó la Ministra de Salud al dar inicio a la primera reunión de la Mesa de Trabajo.
Al respecto, la Dra. Jimena Carrasco, Investigadora Adjunta de Imhay, opina que le parece “excelente que se haya conformado esta Mesa, pero mi temor es que -así como en muchas otras cosas- luego en la práctica no se pueda hacer mucho, por un problema de recursos”.
Equipos precarizados
La docente de la Universidad Austral de Chile es Doctora en Psicología Social y en su área de investigación ha abordado justamente aspectos de intervención en personas con enfermedades psiquiátricas, sistemas de salud mental y reformas a políticas de salud.
“Mi visión, después de llevar un tiempo trabajando en este campo, es que muchas de las vulneraciones a los pacientes con enfermedades psiquiátricas tienen relación con la falta de recursos y de personal especializado. Porque uno suele ver que los equipos de salud mental son muy precarizados, con profesionales jóvenes, con contratos a honorarios muchas veces, que rotan mucho, y lo mismo sucede con los técnicos o los cuidadores. El presupuesto asignado no permite tener equipos que permanezcan en el tiempo, que se formen y se mantengan”, explica la profesional. “Además, tampoco hay que romantizar esto: lidiar, no con una, sino con veinte personas con un patología psiquiátrica severa, no es fácil, no es algo que se le pueda pedir a una persona y pagarle el sueldo mínimo. Es algo que esta Mesa debería mirar: cuáles son los reales presupuestos que se asignan a estos lugares”.
Disparidad de opiniones
Que esta Estrategia Nacional de Salud Mental tenga un enfoque de Derechos Humanos toca justamente uno de los aspectos más controvertidos respecto a cómo tratar a los pacientes con enfermedades psiquiátricas.
“La institución psiquiátrica en sus inicios parte de una política del encierro: al inicio de la psiquiatría, la forma de tratamiento de las personas consideradas enfermas mentales era privándolas de libertad, separarándolas de la comunidad. Ahí ya había una forma de actuar que va en contra de lo que en nuestros días consideramos como derechos fundamentales”, plantea la Dra. Carrasco. “Con el correr de los años ha habido modificaciones, reformas de la institución psiquiátrica en distintos países -Chile no es la excepción- pero sigue habiendo un hecho que es muy controvertido desde el punto de vista de los derechos fundamentales de las personas: la enfermedad mental es la condición -creo que no hay otra- que permite que una persona sea privada de su libertad en contra de su voluntad, sin que haya de por medio una responsabilidad penal”.
Y si bien hay condiciones y casos donde se necesita ir contra la voluntad de una persona para proteger su propia integridad o la de quienes le rodean, el límite no siempre está claro.
“En estos temas no hay una sola perspectiva. Son campos donde siguen habiendo controversias y distintas posturas. Yo hablo desde la mía”, aclara la Dra. Carrasco. De hecho, plantea que -a diferencia de la salud física- la salud mental está muy ligada al consenso social, a la aceptación cultural.
“La enfermedad mental no es como la enfermedad física, donde hay un examen que dice, por ejemplo, que la glicemia está alta, se hace un diagnóstico y se propone un tratamiento. Acá en salud mental no existen exámenes propiamente tales, que den cuenta de algún marcador biológico que pueda diagnosticar la enfermedad”, recalca la investigadora de Imhay. “Todo el diagnóstico es en base a un consenso de lo que consideramos como sintomatología que se escapa a la norma. Así como en un minuto la homosexualidad fue considerada una patología de salud mental, hoy en día sigue el debate respecto a la disforia de género y el tema trans. Y no hay una sola respuesta, y en esos terrenos es donde hay que estar muy atentos”, advierte.
Derechos inalienables
Junto con el derecho a las libertades personales y otros derechos específicos en materia de salud, un área donde los pacientes con enfermedades psiquiátricas tienen más vulnerabilidad es en sus derechos sexuales y reproductivos. Muchas veces las propias familias deciden la esterilización, en especial de las mujeres, para evitar embarazos. Y ahí surgen complejas preguntas.
“El argumento para que estas personas sí puedan tener una vida sexual y reproductiva es ese: es un derecho fundamental. Y cuando hablamos de un derecho fundamental -y esto muchas personas no lo tienen claro- estamos diciendo que son derechos inalienables, que no son intercambiables por responsabilidades”, explica la académica. “¿Por qué si todo el mundo tiene derecho a reproducirse, una persona con una patología mental no? Efectivamente, eso implica tener todo un sostén social que permita garantizar esos derechos a todos, independientemente del color de piel, situación socioeconómica, o de salud. Porque si una mujer con alguna discapacidad decidiera tener un hijo, lo más probable es que va a necesitar apoyo. Y si se le niega ese derecho, tendríamos que negárselo a todas quienes no estén en condiciones de hacerse cargo de un hijo ¿y cómo defines eso?”, plantea la investigadora de Imhay.
Éste y varios otros aspectos deberán analizar, discutir y consensuar los integrantes de esta Mesa de Trabajo, que en su primera sesión reunió a autoridades del Ministerio de Salud y representantes de instituciones, colegios profesionales, agrupaciones de pacientes y de organismos internacionales de Salud y de Derechos Humanos.
[PRENSA] Qué es y las consecuencias que genera el «Cerebro TikTok» en niños y adolescentes
Un estudio advirtió las consecuencias en el cerebro provocadas por el uso de la red social en la población más joven. Sobre este tema fue entrevistado por 24 Horas AM, el investigador de Imhay y académico de la Facultad de Educación de la Universidad de los Andes, Dr. Jorge Gaete.
TikTok es una de las redes sociales más populares y usadas por millones de usuarias y usuarios en el mundo. Un estudio advirtió que adultos jóvenes, adolescentes, niñas y niños serían los más expuestos a padecer «cerebro de TikTok».
El estudio, citado en Very Well Health, se efectuó en China y mostró cómo estudiantes activaban su circuito de recompensa al consumir los videos cortos en un continuo scrolling.
Activación del circuito de recompensa
El doctor Jorge Gaete, director del Centro de Investigación Salud Mental Estudiantil de la Universidad de los Andes e investigador principal de Imhay, explicó en 24 AM que dicho término se acuñó en indagatorias «que están mostrando cómo estos videos personalizados de TikTok y otras plataformas —como YouTube e Instagram— están produciendo una activación del circuito de recompensa a nivel cerebral».
Aquel circuito, detalló el especialista, «es el mismo que se estimula —por ejemplo— en personas que tienen problemas con adicciones en general, como conductuales o por uso de sustancias».
Consecuencias en la concentración
Respecto a los efectos que podría conllevar, el Dr. Gaete explicó que «se ha visto que los chicos pueden empezar a tener problemas con su nivel de atención, y eso puede por ejemplo afectar el rendimiento a nivel educacional. También lo hemos visto con dificultades en chicos que ya tienen problemas de atención y ellos pueden tener un efecto deletéreo en su funcionamiento general».
«No sabemos cuáles son los efectos a largo plazo que esto pueda traer. Hay un estudio que mostró cómo, en un seguimiento de jóvenes que estaban habituados al uso de estos videos personalizados, cinco años después todavía tenían problemas en la atención», añadió el experto.
Afectación emocional
Respecto a las consecuencias emocionales, el investigador de Imhay sostuvo que el «desbalance entre el circuito de recompensa y la corteza prefrontal» conlleva que para las y los jóvenes «sea mucho más difícil controlar sus emociones».
«Hemos visto que la regulación emocional cada vez está siendo más difícil en los chicos, que están teniendo dificultades de entrenar la atención», puntualizó el especialista.
Alertas y signos tempranos
En cuanto a los factores a los que se debe estar alerta con las y los más pequeños, detalló el experto, se debe poner énfasis en los «cambios conductuales». Por ejemplo, en «aquellos chicos que empiezan a cambiar sus hábitos, como encerrarse más en su habitación, disminuir el contacto con sus compañeros e incluso con su propia familia».
«También cambios en el estado del ánimo: que se tornen especialmente lábiles con emociones muy intensas, sobre todo los que tienen que ver con la irritabilidad y poca tolerancia«, añadió.
¿Cómo contrarrestar?
Sobre cómo prevenir el denominado ‘cerebro TikTok’, el psiquiatra explicó que el desarrollo de la atención «se logra a través del ofrecimiento de actividades que la entrenen, como por ejemplo el deporte. Es algo que sabemos que aumenta las posibilidades de la atención dirigida».
También recomendó «aprender algo que implique una atención sostenida en el tiempo, como cantar, tocar un instrumento musical, bailar, aprender un deporte en particular. Todas aquellas actividades que requieran de alguna forma un desafío personal, que permite activar el sistema de recompensa».
Por otro lado, añadió que es fundamental el sueño, que «se ha visto afectado especialmente durante el último tiempo. Los adolescentes pasan largos momentos del día, e incluso en la noche, usando el teléfono. Esto está reduciendo el tiempo de sueño y sabemos que este es vital para poder recuperar funciones cerebrales, especialmente la atención».
[PRENSA] Adultos jóvenes, adolescentes y niños serían los más expuestos a padecer “cerebro TikTok”
El término se refiere al posible efecto que tienen los videos cortos y personalizados en la concentración de la población. La llamada de los expertos es a restringir el uso de estas plataformas, sobre todo en menores. Respecto a este tema, fue entrevistado por el diario El Mercurio, el investigador principal de Imhay y académico de la Facultad de Educación de la Universidad de los Andes, Dr. Jorge Gaete.
El psiquiatra indica que esto “es un fenómeno que se está investigando desde hace muy poco, los primeros estudios que están apareciendo muestran que estos dispositivos estimulan el circuito de recompensa, a través del bombardeo incesante de imágenes que son breves y aumenta importantemente la recompensa a corto plazo”.
“La preocupación es sobre todo por la población de niños, adolescentes y adultos jóvenes que están manifestando dificultades en temas de concentración: se aburren con tareas que son rutinarias o que requieren períodos largos de atención”, precisa Gaete. Y señala que aquellos meno- res que ya tienen dificultades con temas de concentración, por ejemplo, por trastorno por déficit de atención e hiperactividad (TDAH), serían otro grupo vulnerable.
“Es un muy mal favor que les estamos haciendo a los cerebros. Sobre todo los menores, que tienen que irse entrenando para poder controlar la conducta, los pensamientos y las emociones, los estamos entrenando al revés con estas aplicaciones,”, dice Jorge Gaete, psiquiatra e investigador principal del Núcleo Milenio Imhay.
Y agrega: “podría, sin intervención, llevar a mayores dificultades en poder desarrollar tareas que requieran atención por mayor tiempo y, por ende, podríamos ver dificultades en el rendimiento académico, más fallas en el ingreso a la universidad, como la Prueba de Acceso a la Educación Superior (PAES), que requieren grados de atención muy altos”.
Finalmente, el Dr. Gaete aconseja a los adultos guiar y generar instancias en los jóvenes para aumentar la atención, por ejemplo, a través de la práctica del mindfulness.
Ve el artículo original publicado en El Mercurio AQUÍ
Investigadoras Imhay participaron en el Proyecto “51 Preguntas Prioritarias de Investigación en Salud”
Salud mental, cáncer, envejecimiento y gestión del sistema de salud fueron algunas de las áreas más nombradas en este proceso impulsado por la Facultad de Medicina de la Universidad de Chile. La iniciativa, que contó con el patrocinio del Ministerio de Salud, la Organización Panamericana de la Salud y la organización Escuelas de Construcción de Soberanía en Salud, tiene como objetivo redefinir los problemas del país en este ámbito para optimizar la generación de conocimiento.

Salud mental, cáncer, envejecimiento y gestión del sistema de salud fueron algunas de las áreas más nombradas en este proceso de consulta liderado por la Facultad de Medicina de la Universidad de Chile y donde participaron como expertas las investigadoras de Imhay, Dras. Vania Martínez y Alicia Núñez.
El perfil de salud en Chile ha experimentado una importante variación en las últimas cinco décadas. Hoy, el perfil epidemiológico nacional es cada vez más similar al de países desarrollados, donde las preocupaciones están centradas en los cambios de estilos de vida, el cuidado de los adultos mayores y la prevención y tratamiento de enfermedades no transmisibles. Es en este contexto que surgió la iniciativa de consultar a la ciudadanía, por primera vez en nuestro país, sobre los desafíos y preguntas de problemas reales de salud que debieran ser abordados a través de la investigación.
El proyecto, impulsado por la Facultad de Medicina de la Universidad de Chile, y patrocinado por el Ministerio de Salud, la Organización Panamericana de la Salud y la organización Escuelas de Construcción de Soberanía en Salud (ECOSS de Barrio), partió con una inédita consulta ciudadana que se realizó entre agosto y septiembre de 2019, con el fin de identificar los desafíos científicos en salud que nuestro país debe abordar en forma prioritaria. A través de un sitio web dispuesto especialmente para estos fines, se recibieron alrededor de 1.100 preguntas, de las cuales un 65% fueron planteadas por mujeres. Asimismo, se recibieron aportes desde todas las regiones del país, correspondiendo el 70% a la Metropolitana y el 30% restante a otras zonas de Chile.
Luego, un equipo conformado por miembros de las direcciones de Innovación, Planificación Estratégica e Investigación y Tecnología de la Facultad de Medicina de la Universidad de Chile revisó y ordenó esta información, clasificándola en categorías y áreas para sistematizarla, explicó el vicedecano de la institución, doctor Juan Pablo Torres. De esta forma, salud mental, cáncer, envejecimiento y gestión del sistema de salud fueron algunas de las áreas más nombradas en este proceso de consulta. El doctor Torres comentó que son “preguntas muy atingentes con el Chile actual. Es interesante cómo nos hemos ido enterando qué piensa sobre la investigación en salud gente que pertenece a diferentes ámbitos”.
Tras la revisión de la información recibida en la primera fase, este insumo se envió a representantes clave del ámbito de los profesionales de la salud, la sociedad civil, investigadores y tomadores de decisión, que se encargó de reducir y priorizar la serie de preguntas levantadas en la etapa anterior. Tras esto, un equipo de actores relevantes participó de un taller para determinar con esta información cuáles son las 51 preguntas prioritarias.
En este contexto, la Dra. Vania Martínez, académica de la Facultad de Medicina, formó parte de este proceso, colaborando desde un inicio en esta iniciativa. Luego se integró la Dra. Alicia Núñez, investigadora principal de Imhay y académica de la Facultad de Economía y Negocios de la Universidad de Chile, quien enfocó su trabajo, principalmente, en las preguntas relacionadas a salud mental.
Según indica la Dra. Martínez, “la relevancia de este trabajo es que al priorizar ciertas preguntas, se hace una reflexión acerca de lo que necesita nuestro país. La ventaja es que estas preguntas no vienen sólo de los investigadores, sino que en su gran mayoría provienen desde la sociedad civil. Lo importante de esto es que también puede servir como guía para las agencias financiadoras públicas, como FONIS, quienes podrían tomar estas preguntas e incentivar la investigación en ellas, y también al interior de las universidades podríamos pensar cómo promover las respuestas, por ejemplo, mediante tesis de postgrado”.
De acuerdo a la Dra. Núñez, «el valor de esto documento radica principalmente en enfocar la investigación a futuro para tener un plan de acción más concreto. A veces es importante saber hacia dónde discutir la investigación en salud, pero es igualmente importante saber hacia dónde no deberían dirigirse las investigaciones. De alguna forma, este trabajo fue un esfuerzo que recoge la perspectiva de los investigadores, los profesionales de la salud, la sociedad civil y los tomadores de decisión, por tanto, considera una importante participación”.
El impacto de este proyecto se remite a la generación de un documento que pueda ser incluido a nivel de gobierno local, regional y central respecto de la priorización de becas y financiamiento de investigación; el establecimiento de una agenda institucional que permita dar preferencia a iniciativas y fondos para la investigación aplicada a la salud; la generación de una red de académicos que velen por el potenciamiento de la investigación en salud y, finalmente, velar por el cumplimiento de la misión y visión de la Facultad de Medicina y de la Universidad de Chile.
CONOCE CUÁLES SON LAS 51 PREGUNTAS PRIORITARIAS DE INVESTIGACIÓN EN SALUD AQUÍ
Fuente: Comunicaciones Facultad de Medicina Uchile.

Ve el video de la ceremonia de clausura del Informe del Proyecto: «51 preguntas prioritarias de investigación en salud» a continuación
[PRENSA] Los estudiantes que la pandemia quebró
La presencialidad vino a agudizar un problema que los estudiantes traían desde el 2019: su salud mental no estaba bien. A comienzos del semestre, varias universidades comenzaron a percibir un abrupto aumento en las solicitudes de atención psicológica. ¿La razón? Ansiedad, angustia y estrés de retomar una rutina a la que se le perdió el ritmo o, peor aún, que algunos egresados de cuarto medio nunca conocieron. Sobre este tema fue entrevistada la directora de Imhay y académica de la Facultad de Medicina de la Universidad de Chile, Dra. Vania Martínez.

La directora de Imhay, Dra. Vania Martínez, explica que hoy día los datos preliminares indican que uno de cada cuatro estudiantes presenta algún problema de salud mental luego de haber regresado a sus facultades.
Valentina Carrasco (23) llegó insegura a su cuarto año de Letras Hispánicas. Después de haber pasado dos años enteros con clases online, el retorno a la presencialidad, dice, la pilló con pocas herramientas para enfrentar los desafíos académicos. Sobre todo porque sentía que, ad portas de sacar su título, el último tiempo no había aprendido lo que esperaba.
Durante el primer semestre de este año esa preocupación la llevó a tener episodios angustiosos y de estrés que le costó manejar.
-En abril, mientras estábamos en una reunión para un trabajo grupal, me comenzaron a pedir ideas sobre lo que estábamos hablando. En ese momento yo estaba estresada por una prueba, me sentí bloqueada, en blanco. Lo único que atiné a hacer fue salir de la sala a llorar al baño.
Situaciones como esa, dice Carrasco, una alumna de la UC que vive en Quilicura, se repitieron más de tres veces en la universidad y se volvieron aún más recurrentes cuando estaba sola en su casa.
No era la primera vez que la alumna de Letras pasaba por algo así. En 2016, mientras pasaba por una crisis vocacional, habiendo desertado de la carrera de Derecho en la Universidad Diego Portales, le diagnosticaron una patología de salud mental que la llevó a iniciar un tratamiento con medicamentos. Ya en la carrera que le gustaba, y con apoyo psicológico en curso, estuvo mejor. Por eso -y también por lo caro que era sostener la terapia- decidió dejar los remedios.
Solo que a principios de la pandemia el problema volvió. Carrasco pensó que retornando a clases estaría mejor.
-Me hice muchas expectativas -dice ella.
Catalina Pinela (21) sintió que esto era un problema real cuando las crisis de pánico se empezaron a repetir apenas llegaba a la universidad. Ella, una estudiante de Quilicura que va en tercer año de Periodismo en la Universidad Finis Terrae, nunca antes había estado en una clase presencial. El día que llegó a matricularse, en marzo de 2020, había sido la única vez que había estado en la facultad. Por eso estaba contenta por volver a las salas.
El problema fue que se encontró con algo distinto a lo que imaginó:
-Se me hizo difícil socializar con mis compañeros, el ambiente era raro, con mucho acoso y todos tratándose muy mal. Me empezó a pasar que me daba pánico exponer frente a ellos en clase, porque no quería que se rieran de mí.
Sebastián Pino (20), un alumno de Terapia Ocupacional de la Universidad de Chile que vive en La Florida, se dio cuenta de que estaba con estrés cuando entendió que lo que había entrado a estudiar en 2020, en realidad, tenía una exigencia distinta a la que había tenido durante los dos primeros años. La rutina de estudiar en su casa, conociendo a sus compañeros a través de una cámara, lo tenía desde hace tiempo afectado. Esa era su primera motivación cuando anunciaron el retorno a clases.
Solo que Pino no esperaba que, en lo académico, el cambio fuese tan abrupto.
-A la mitad del semestre me empecé a estresar. Pasamos de tener clases cortas, mediante cápsulas que se podían volver a ver, y con la materia siempre a la mano, a módulos largos de una clase que se pasaba solo una vez y no la podías repetir.
Las alarmas se encendieron cuando las autoridades de diversas casas de estudios comenzaron a notar que estos casos no eran aislados. En la UC, desde la Dirección de Salud y Bienestar Estudiantil, venían siguiendo los problemas de salud mental de sus alumnos desde el inicio de la pandemia. El mayor indicio era que la demanda por asistencia psicológica había aumentado. Sintomatología ansiosa, depresiva y problemas asociados al ciclo sueño-vigilia era lo que más se repetía entre los alumnos que consultaban. El tema es que este año notaron algo nuevo: que un 25% de los estudiantes que consultaban, lo hacían por problemas asociados a la pandemia y al retorno a la presencialidad.
En la Universidad de Chile (UCH), el seguimiento de la encuesta que forma parte de la “Iniciativa Mundial de Salud Mental para Estudiantes Universitarios de la OMS”, que la psiquiatra, académica de la Facultad de Medicina y directora de Imhay, Vania Martínez lidera desde 2020, había arrojado algunos antecedentes: con la pandemia, las tasas de depresión y ansiedad se habían mantenido altas y la ideación suicida de estudiantes había aumentado. Eso llevó a Martínez a un pronóstico:
-Todos pensábamos que con la presencialidad esto iba a disminuir.
Después termina la idea:
-Pero no fue así.
Cambio abrupto
Las clases a distancia, al principio, tenían sus ventajas. La más directa, cuenta Sebastián Pino, era para sus compañeros de región que volvieron a vivir con sus familias. Eso implicaba también dejar de gastar en cosas como arriendo y alimentación.
Desde su casa en La Florida, Aníbal Concha (21), un alumno que en 2020 cursaba su primer año de Bachillerato en la Universidad de Chile, para luego cambiarse a Medicina, no tenía que gastar tiempo en traslados.
-Yo veía las clases acostado, no había que levantarse temprano -dice.
Todos lo hacían, cuentan los estudiantes. Eso, sumado a la posibilidad de tener la cámara apagada en todos los ramos que se transmitían vía Zoom daba una sensación de protección. Al menos así lo sentía Catalina Pinela al momento de exponer sus trabajos.
Un alumno de College en la UC cuenta que, incluso, se juntaban a hacer las pruebas en grupos o con los apuntes encima para asegurarse una buena nota.
En esos dos años, los universitarios adoptaron una rutina. Así lo resume Antonia Arellano (21), de Enfermería en la Universidad Autónoma de Talca:
-Yo me acostumbré a una modalidad de clases y a un tipo de carga académica.
El asunto es que esa modalidad, ya en 2021, empezó a agotarlos y las ganas de volver comenzaron a asomar. Especialmente porque todos coinciden en que se sentían solos.
-Yo quería tener esa vida universitaria, poder comunicarme con mis compañeros y que no fuera a través de una cámara -dice Aníbal Concha.
Los problemas de salud mental en los estudiantes de educación superior ya eran un tema recurrente en 2019: en la Facultad de Arquitectura de la Universidad de Chile hubo protestas pidiendo reducir la sobrecarga académica. Ese mismo año, la Confech llamó a un paro reflexivo por salud mental y en diversas casas de estudios se comenzó a abordar el problema.
La pandemia vino a pausar esos procesos y, con ello, agudizar aún más el malestar de los alumnos. Por eso que, en comparación con crisis de salud mental anteriores, las que comenzaron a aparecer durante el primer semestre de este año, luego del retorno, eran distintas.
-No se había visto algo de esta perspectiva antes -dice el psicólogo Christian Schnake, director del Centro de Psicología Integral de la Persona (CPIP) de la Universidad Finis Terrae. Sobre todo por la magnitud y cómo empezó a abarcar a gran parte de los alumnos.
Lo que empezaron a notar en la UCH es que con la información que habían estado reuniendo con la Encuesta de Salud Mental, el aumento de síntomas como depresión siguió con el retorno a la presencialidad. Vania Martínez explica que hoy día los datos preliminares -que contempla números de tres universidades del país- son que uno de cada cuatro estudiantes presenta algún problema de salud mental luego de haber regresado a sus facultades.
Eso tiene una explicación: los alumnos tuvieron que enfrentarse a un sistema del que perdieron el ritmo.
-Está relacionado con el desafío de volver a adaptarse a las rutinas, traslados, tiempos, abordaje de la carga académica en contexto presencial, entre otros muchos factores, explica Irma Ahumada, psicóloga comunitaria de la Dirección de Salud Estudiantil de la UCH.
En la UC, lo que vio la psicóloga y directora de la Dirección de Salud y Bienestar Estudiantil, María Paz Jana, era que había dos tipos de estudiantes: los que volvían contentos por retomar la rutina y otros, como las generaciones que entraron en 2020 y 2021 -que nunca se habían enfrentado a una vida universitaria normal-, que empezaron a tener problemas de inseguridad, ansiedad, sintomatología depresiva e incluso trastornos del sueño.
-Algunos tenían mucho temor al retorno. Ya sea por todo lo que tenía que ver con la pandemia en sí, o porque vieron mermada su imagen corporal -esto de estar acostumbrados a verse por cámara y luego tener que presentarse por completo ante el otro-. También el haber olvidado ciertas habilidades de sociabilización afectó.
Lo mismo vieron en la Universidad Autónoma (UA) y en la Finis Terrae (UFT), que algo les estaba pasando a los alumnos: junto con su retorno a clases, desde abril también aumentó la demanda por horas de atención psicológica. Eso los obligó a tomar medidas.
En la Finis Terrae, por ejemplo, se generó un programa de acceso a psicoterapia a un valor reducido, atendidos por psicólogos egresados de la misma universidad. Algo similar ocurrió en las sedes de la Universidad Autónoma. En esa casa de estudio aseguran que hubo un 38% de alumnos que registraban cuadros depresivos y/o de angustia o ansiedad. Eso en comparación con 2018 y 2019 corresponde a un aumento del 41%. Pero ese no era el único antecedente: las crisis de pánico también habían aumentado en un 40%.
-Incorporamos nuevos psicólogos, especializados en estas temáticas, para que pudieran contener a nuestros alumnos de la manera adecuada -cuenta el vicerrector de Vinculación con el Medio, Mauricio Vial.
Lo mismo ocurrió en la UC, con el lanzamiento de la iniciativa Reencuentro UC el año pasado, para abordar el retorno con foco en la salud mental.
-Hemos estado fortaleciendo el equipo profesional de la Dirección de Salud y Bienestar, contratando cuatro psicólogos más y una trabajadora social. Así hemos ido generando programas de atención especiales asociados a la pandemia y los desafíos del retorno a la presencialidad, dice el vicerrector académico, Fernando Purcell.
Valentina Carrasco participó de estas instancias desde la Facultad de Letras. Aunque conocía bien cómo eran las clases presenciales y las virtuales, su mayor temor era, tras dos años de un tipo de rutina, darse cuenta de no haber aprendido lo que esperaba.
-En el encierro, conectarse a clases ya era sentir nudo en la garganta, porque no entendías, te sentías tonta, hacer una pregunta me daba vergüenza. Aún así fue complicado volver, porque tuve que repasar cosas que había pasado ese tiempo y que no había entendido. Si no, no podías conectar con lo que empezamos a ver ahora.
Al entrar a Medicina en la UCH, Aníbal Concha se encontró con algo distinto a lo que se había imaginado. Ese mundo universitario que le habían dicho que era más difícil que sus años de colegio no era tan exigente. De hecho, podía ver sus clases con la cámara apagada desde su casa. Por eso, explica, el choque fue tan abrupto.
-Porque las clases online no reflejan la verdadera dificultad de la vida universitaria.
En ese sentido, varios coinciden en que, quizás, la transición de volver a la vida real debió haber sido más pausada.
Vania Martínez coincide: «Probablemente no hubo una transición adecuada de pasar de lo online a lo presencial».
Sobre todo porque, como dice el alumno de Terapia Ocupacional, Sebastián Pino, por resguardar la salud física de los estudiantes se terminó pasando a llevar la salud mental:
-Uno tiene que colapsar para que se den cuenta de que necesitamos ayuda.
“Sorry, estoy en la misma”
A mediados del primer semestre, los estudiantes fueron a buscar las ayudas que empezaron a entregar las universidades. Las horas de atención psicológica se comenzaron a llenar a tal punto que ahora, dicen, es difícil encontrar una o se opta por priorizar a los que padecen de sintomatología más grave.
El problema, explica la psiquiatra de la UCH, Vania Martínez, es que esta crisis va más allá de las casas de estudio.
-Esto siempre lo hemos tenido -ahora más agudo-, pero hay que lograr acceder a una atención oportuna y de calidad de salud mental. Eso es algo de lo cual no pueden hacerse cargo las universidades en un ciento por ciento.
La alumna Valentina Carrasco coincide. Ante las pocas horas disponibles en la UC, debido a la alta demanda, le ofrecieron esperar para una atención. Pero ella decidió volver con una psicóloga particular que tenía de antes. Eso, cuenta, significa un costo económico importante. Especialmente porque el retorno a clases vino con un contexto nuevo: una inflación que empezó a afectar en su casa.
-Hay mucha incertidumbre, todo el día, de si voy a tener trabajo cuando salga y cosas así. Nosotros somos una familia de clase media, aquí en mi casa vivimos con el sueldo de mi mamá al justo. Si no es por la tarjeta de crédito, no podría pagar nada.
Las autoridades universitarias están conscientes de que el prolongado modo de clases online pudo haber afectado la salud mental de sus estudiantes. Sin embargo, explican, es difícil hacer un mea culpa considerando las distintas realidades de cada universidad, en especial las de región. Eso sostiene David Figueroa, presidente de la Comisión de Vicerrectores del Cruch:
-Mientras abríamos una universidad en el norte, en el sur estábamos en cuarentena. Obviamente que afectó la salud mental, pero el 50% de nuestras universidades tuvieron actividades presenciales durante el 2021. Eso no fue suficiente y obviamente que mientras más tiempo, fue peor. Pero había que analizar universidad por universidad en su contexto.
Desde la Corporación de Universidades Privadas, su presidente, Cristián Nazer, coincide. El aislamiento prolongado, en un momento tan crucial, fue generando una situación de fragilidad emocional en los estudiantes.
-Probablemente en muchos casos no fue posible prever aquello, pero debo decir que nuestras universidades respondieron con agilidad ante las primeras manifestaciones del problema, saliendo al paso de las necesidades de nuestras comunidades.
En el Mineduc están conscientes de este problema. Actualmente, la Subsecretaría de Educación Superior tiene una mesa de trabajo con el Minsal para analizar la situación de la salud mental de los universitarios y técnico-profesionales.
-Este tema ha sido analizado también en la mesa de trabajo que se mantiene con la Confech y, de hecho, en septiembre habrá una sesión especial para tocar el tema -dice el Ministro Marco Antonio Ávila.
De todos modos, existe la pregunta entre las autoridades de cuál va a ser el alcance de esta crisis: ¿Será un fenómeno transitorio? El psicólogo Christian Schnake, de la UFT, cree que eso sólo se verá con el tiempo.
-Va a tomar unos meses. El ser humano requiere tiempo para la adaptación, necesita normalización para aprender las cosas que se van exigiendo ahora, con este retorno y las nuevas reglas que tiene este.
Valentina Carrasco ha visto cómo la vuelta a clases ha afectado a sus compañeros al igual que a ella. Es un fenómeno mucho más masivo que antes. Lo resume así:
-En 2016, cuando empecé con mis problemas de salud mental, yo les contaba a mis compañeros y me decían ‘qué cuático, aquí estoy para ayudarte’.
Ahora, afirma, el escenario es distinto.
-Tú les dices que estás mal y te responden: ‘Sorry, no te puedo ayudar. Yo estoy en la misma’.
Lee el artículo original publicado en La Tercera AQUÍ
[OPINIÓN] Salud mental en colegios: oportunidades y desafíos
Las intervenciones que se implementan en los colegios para favorecer una mejor salud mental, no siempre están respaldadas por la evidencia científica. Además, muchas veces no incluyen la adaptación cultural necesaria ni la evaluación de su eficacia en el contexto local. Esto último es muy necesario, ya que sabemos que incluso una intervención que ha demostrado ser eficaz en un entorno, puede tener diferentes resultados en otros contextos, comenta en The Clinic la académica de la Facultad de Medicina y directora de Imhay, Dra. Vania Martínez.
Las comunidades educativas, hace varios años ya, han estado constatando un aumento de los problemas de salud mental en los escolares en Chile. A esto se viene a sumar, el que la población infanto-juvenil ha sido una de las más afectadas por la pandemia por COVID-19 en esta área. Directivos, profesores y apoderados de colegios han referido que muchos de los estudiantes están presentando síntomas ansiosos, depresivos y dificultades para regular sus emociones de manera adecuada. Además, perciben que esto, lejos de disminuir, se ha intensificado con el retorno a clases de manera presencial.
Tanto para prevenir la aparición de problemas de salud mental, como para abordarlos oportunamente, los colegios son una gran oportunidad. Esto se ve favorecido por la cantidad de horas que los estudiantes pasan en estos establecimientos y la relación cercana que muchas veces establecen los docentes con ellos.
Reconociendo tanto esta compleja situación como el rol que pueden tener los colegios para abordarla, es que el Ministerio de Educación ha comenzado a implementar la “Política de Reactivación Educativa Integral” que incluye un eje denominado “Convivencia, bienestar y salud mental”. Más allá de esta política, muchos colegios, tanto públicos como privados, han hecho esfuerzos para generar distintas estrategias con el objetivo de aportar a una mejor salud mental en sus comunidades educativas. Ante este escenario cabe que nos preguntemos ¿darán frutos estos esfuerzos? ¿habrá valido la pena la inversión?
Las intervenciones que se implementan en los colegios para favorecer una mejor salud mental, no siempre están respaldadas por la evidencia científica. Además, muchas veces no incluyen la adaptación cultural necesaria ni la evaluación de su eficacia en el contexto local. Esto último es muy necesario, ya que sabemos que incluso una intervención que ha demostrado ser eficaz en un entorno, puede tener diferentes resultados en otros contextos. Sabemos que es importante involucrar, tanto en el diseño de nuevas intervenciones como en la adaptación de intervenciones probadas en otros escenarios, a los destinatarios (diseños participativos o co-diseños). Adicionalmente, un campo novedoso a incluir es la ciencia de la implementación que considera los métodos, procesos y elementos básicos que intervienen en la integración exitosa de intervenciones en entornos reales. Por otro lado, hay veces que se diseñan o adaptan intervenciones rigurosamente, incluyendo la mejor evidencia y diseños participativos, pero se hacen evaluaciones de impacto en estudios muy pequeños o de tipo piloto, lo que no significa que se haya demostrado su efectividad. Ambas situaciones pueden llevar a desperdiciar recursos económicos y a dedicar tiempo (que siempre es escaso) a actividades que no tienen el impacto positivo esperado. Dos ejemplos, uno de investigación a nivel nacional y otro internacional nos pueden ilustrar de cómo grandes estudios con muchos recursos involucrados no han demostrado eficacia, a pesar de que había resultados prometedores en experiencias piloto. El primero es un estudio en 22 colegios y 2.512 estudiantes de Santiago de Chile, que evalúo una intervención psicoeducativa de 11 sesiones de frecuencia semanal en la sala de clases. En él no se logró su objetivo, el que era reducir los síntomas depresivos. Un reciente y gran estudio en Reino Unido de una intervención universal que involucró a 84 colegios y 8.376 estudiantes evaluó una intervención escolar de 10 sesiones de ‘mindfulness’ o atención plena. Ese estudio no logró demostrar eficacia en reducir el riesgo de tener problemas de salud mental ni en promover mayor bienestar emocional. Es por eso, que no es suficiente solo financiar estudios piloto, sino que se requiere una fuerte inversión en estudios de efectividad. Se requiere eso sí precisar que las conclusiones de ambos estudios no significan que se deban desechar esas intervenciones, sino que se debe considerar qué funciona, para quiénes y cómo, teniendo en cuenta los factores clave del contexto y la aplicación.
Una sugerencia plausible a investigar es la implementación de intervenciones en colegios que se enfoquen en estudiantes con cierto nivel de riesgo en salud mental (intervenciones focalizadas); por ejemplo, en adolescentes que tienen síntomas iniciales de depresión y ansiedad, sin aún tener todos los criterios para tener un diagnóstico de salud mental (síntomas sub-clínicos o sub-umbrales).
Por otra parte, hay que considerar que, si las intervenciones no son evaluadas, se puede ignorar efectos negativos no esperados, lo que es aún más grave que no demostrar su eficacia. Por ejemplo, en un estudio piloto destinado a reducir los síntomas depresivos en estudiantes, se encontró que la intervención aumentó el estigma hacia la depresión en Colombia, lo que no ocurrió en Chile.
Una mayor inversión en recursos de investigación en esta área y una alianza con la academia puede aportar para resolver estos desafíos.
Lee el artículo original publicado en The Clinic AQUÍ
Investigador Imhay, Álvaro Jiménez, analizó la preocupante salud mental de los universitarios
El investigador de Imhay y académico de la Universidad Diego Portales, habló de las dificultades que planteó la pandemia para los jóvenes y recalcó la importancia de pedir ayuda en caso de tener dificultades. «La principal barrera para que un estudiante que presenta problemas de salud mental hoy acceda a tratamiento es que cree que puede resolver su problema por sí mismo”, afirmó en Sana Mente de CNN Chile.
Por la pandemia, millones de jóvenes en el mundo pasaron a vivir una experiencia universitaria virtual, lo que trajo nuevas dificultades. “Este grupo ha sido uno de los más afectados en contexto de pandemia, pero también para entender cómo se han visto afectados hay que pensar en su condición pre pandémica”, dijo Álvaro Jiménez, investigador Postdoctoral de Imhay y académico de la Universidad Diego Portales.
El psicólogo habló de la paradójica realidad que enfrentan los universitarios, que suelen ser vistos como privilegiados. “Es un grupo de jóvenes que presenta una alta prevalencia de problemas de salud mental, particularmente trastornos ansiosos, depresivos, consumo de alcohol y ciertas drogas, incluso más que los jóvenes de la misma edad que no asisten a la universidad”, detalla.
Los aspectos positivos de entrar a la universidad se manifiestan a largo plazo para el investigador. “El pasar por la educación superior a largo plazo es un factor protector, pero durante el periodo universitario pareciera ser un factor de riesgo. La vida universitaria en sí misma genera ciertas condiciones que parecieran afectar la salud mental de este grupo”, indicó.
El cambio del colegio a la universidad no es fácil para los estudiantes, que generalmente se encuentran entre los 18-25 años, en una adultez emergente en la que “hay que tomar muchas decisiones”, afirmó el profesor, quien realiza un estudio longitud sobre la salud mental de universitarios.
“Entrar a la universidad supone un proceso de transformación de un contexto altamente estructurado en las escuelas a un contexto institucional donde te ves enfrentado a la necesidad de ser cada vez más autónomo, flexibilidad horaria, evaluaciones totalmente distintas y eso produce que los estudiantes no estén siempre en condiciones de poder responder de manera adecuada al principio”, aseguró.
Las consecuencias del aislamiento en la pandemia afectaron las habilidades sociales. “Estamos hablando de jóvenes y en ese periodo de la vida es muy importante la socialización cara a cara, la presencialidad, el apoyo de pares, están construyendo su identidad en función de la identificación con sus pares, y eso se vio interrumpido en contexto de pandemia, estaban más solos”, comentó.
Jiménez recalcó la importancia de pedir ayuda en los jóvenes. “La principal barrera para que un estudiante que presenta problemas de salud mental hoy acceda a tratamiento es que cree que puede resolver su problema por sí mismo”, dijo.
¿Cómo identificar las señales de alerta en la salud mental? “Si tú percibes que hay ciertas dificultades emocionales, preocupaciones excesivas o problemas conductuales que tienen que ver con el aumento del consumo de alcohol o ciertas sustancias. Y estas dificultades empiezan a interferir con tu funcionamiento cotidiano es altamente probable que tengas que pedir ayuda”, enseñó.
Ve la entrevista a continuación:
[PRENSA] Del diván al metaverso: los psicólogos ahora realizan sus terapias en este mundo virtual
Sesiones con avatares y grupos de apoyo digital son parte de la evolución al tratar la salud mental. Este espacio tendría ventajas para los jóvenes y aquellos con dificultades para encontrarse físicamente, aseguran los expertos. Sobre este tema, fue entrevistada la psicóloga Daniela Lira, candidata a Doctora en Psicoterapia e Investigadora Doctoral de Imhay.
Daniela Lira, psicóloga e investigadora doctoral del Núcleo Milenio Imhay, piensa que el metaverso también “viene a ampliar la comprensión que tenemos de lo que es salud mental y de que se puede dar en otros espacios, con otras personas”.
Sin embargo dice que “es importante tener en cuenta que las herramientas digitales en torno a la salud mental tienen que venir con una planificación desde su diseño y se deben investigar para ver si efectivamente todas las promesas se cumplen”. Y agrega, para quienes pueden temer los efectos nocivos, que “hay que entender que los usos son los que van a determinar que una herramienta pueda ser positiva, neutral o negativa, por lo que se requiere un uso responsable de estas nuevas tecnologías”.
Si bien en Chile las entrevistadas dicen desconocer iniciativas de salud mental vinculadas al metaverso, sí confirman que existen diversas herramientas digitales.
Lira resalta que “durante los últimos años se ha fomentado mucho más el desarrollo de diferentes plataformas y aplicaciones que están buscando el uso de lo digital para la salud mental en el país”.
Lee el artículo completo AQUÍ
[Entrevista] Escuelas sin bullying: ¿Cómo mejorar la convivencia?
En una nueva edición de #CienciaAbierta del PAR EXPLORA RMSP, fue invitado el Dr. Jorge Gaete, psiquiatra, Investigador Principal de Imhay y académico de la Universidad de los Andes, quien conversó sobre salud mental adolescente y entregó algunas estrategias para conseguir una mejor convivencia escolar.
“Hay varios factores que podrían estar influyendo en lo que estamos viendo hoy en día. Por un lado, hay un retraso importante en algunas habilidades académicas y cognitivas, que se fueron produciendo producto de la pandemia. Varios estudios están mostrando, por ejemplo, retrasos importantes a nivel del desarrollo del lenguaje y del procesamiento de las matemáticas. Y así como se ha visto estos retrasos en ciertas áreas del desarrollo cognitivo, también ha habido retrocesos en el desarrollo de habilidades socioemocionales. Los chicos hoy día tienen menos habilidades prosociales”, comentó el Dr. Gaete.
Y agregó que: “En un estudio que hicimos recientemente mostramos cómo una de las principales habilidades que pareciera estar retrasada dentro de la perspectiva de los estudiantes es el de habilidades prosociales, que son aquellas que tienen que ver con el poder ayudar a otro, el esperar el turno, el ser amable con otros. Durante la época de pandemia los estudiantes no tuvieron tanta oportunidad de practicarlas, porque estaban muchas veces solos frente a una pantalla, muchas veces no tenían con quiénes interactuar de su misma edad. Por consiguiente, este ambiente que naturalmente se vive en los colegios, previo a la pandemia, probablemente produjo un efecto bien importante en esta área”.
Ve la entrevista a continuación: